Quand la canicule frappe, combien de temps faut-il pour que le corps atteigne un état critique ? La réponse dépend de la vulnérabilité de la personne, de la température ambiante — et de la rapidité à reconnaître les signes. Ce guide couvre l'ensemble des risques médicaux de la canicule, leurs mécanismes physiologiques, les symptômes par niveau de gravité, et les populations qui nécessitent une surveillance renforcée. Il fait partie du dossier canicule Expert Zoom consacré à la protection sanitaire lors des vagues de chaleur.
La physiologie du stress thermique : ce qui se passe dans votre corps
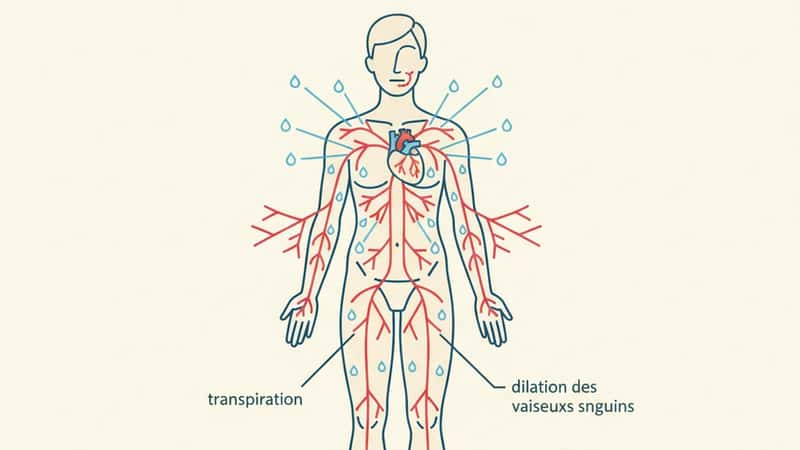
Le corps humain est homéotherme : il régule sa température interne autour de 37 °C indépendamment de l'environnement. Ce maintien repose sur deux mécanismes principaux — la sudation (transpiration qui s'évapore et refroidit la peau) et la vasodilatation périphérique (dilatation des capillaires cutanés pour dissiper la chaleur).
En conditions de canicule, ces systèmes sont soumis à des contraintes qui dépassent leurs capacités biologiques. Le volume de sang redirigé vers la peau pour le refroidissement peut augmenter de 300 %, réduisant la perfusion des organes vitaux (cœur, reins, cerveau). La perte hydrique par transpiration peut atteindre 1 à 2 litres par heure lors d'une activité physique sous forte chaleur [Société Française de Médecine d'Urgence (SFMU), 2024].
Le seuil critique : quand la thermorégulation échoue
L'efficacité de la transpiration dépend de l'humidité ambiante. Un air saturé en humidité (au-dessus de 60-70 %) réduit considérablement l'évaporation cutanée. C'est pourquoi les canicules humides — fréquentes dans les régions côtières ou en périodes orageuses — sont particulièrement dangereuses, même à des températures inférieures aux canicules sèches.
La température centrale commence à dépasser 38 °C (hyperthermie) lorsque les mécanismes de dissipation sont dépassés. Au-delà de 40 °C, les protéines cellulaires commencent à se dénaturer — un processus irréversible qui entraîne des lésions organiques.

Les trois syndromes cliniques liés à la chaleur : de la crampe au coup de chaleur
La médecine d'urgence distingue trois niveaux de pathologie liée à la chaleur, classés par gravité croissante. La progression de l'un à l'autre peut être rapide, parfois en quelques heures chez les sujets vulnérables.
1. Les crampes de chaleur
Les crampes de chaleur sont la manifestation la moins grave. Elles surviennent lors d'efforts physiques par fortes chaleurs, accompagnées d'une transpiration abondante. La perte de sodium et de potassium par la sueur provoque des contractions musculaires douloureuses, principalement dans les mollets, les cuisses et l'abdomen.
Symptômes : Crampes musculaires douloureuses, sueurs abondantes, peau humide et fraîche, absence de fièvre ou hyperthermie légère. Traitement : Arrêt de l'effort, mise à l'ombre, boissons fraîches légèrement salées (eau + une pincée de sel), repos en position allongée.
2. L'épuisement par la chaleur (hyperthermie modérée)
L'épuisement par la chaleur représente une déshydratation sévère avec hyperthermie modérée (température corporelle entre 37,5 °C et 40 °C). La transpiration est encore présente — la peau reste moite. C'est une distinction clinique fondamentale avec le coup de chaleur.
Symptômes : Fatigue intense, vertiges, nausées, maux de tête, peau pâle et moite, pouls rapide mais bien frappé, légère confusion possible. Traitement : Mise immédiate au frais, réhydratation par voie orale (eau, solutions de réhydratation orale), position allongée avec les jambes surélevées. Surveillance médicale recommandée.
3. Le coup de chaleur : urgence vitale
Le coup de chaleur (hyperthermie maligne) est une urgence médicale absolue avec une mortalité de 20 à 50 % sans traitement [HAS, 2023]. La différence fondamentale avec l'épuisement est que la transpiration cesse : la peau devient chaude et sèche malgré des températures corporelles dépassant 40 °C. Des troubles neurologiques s'installent (confusion, délire, convulsions, perte de conscience).
Il existe deux formes cliniques :
- Coup de chaleur d'effort : survient chez des sujets jeunes et actifs (sportifs, travailleurs du BTP) lors d'exercice intense
- Coup de chaleur classique : survient chez des sujets sédentaires, âgés ou malades chroniques, après une exposition prolongée à la chaleur
Appeler le 15 (SAMU) immédiatement. En attendant : refroidissement actif (aspersion d'eau froide, ventilation forcée, glace dans les aisselles), ne jamais donner à boire à une personne confuse.
La déshydratation : premier risque, souvent sous-estimé
La déshydratation est le mécanisme sous-jacent à la majorité des pathologies liées à la chaleur. Elle s'installe progressivement, souvent avant l'apparition de symptômes alarmants. Sa progression peut être décrite par paliers :
| Perte hydrique (% du poids corporel) | Effets observés |
|---|---|
| 1-2 % | Soif, légère fatigue, altération de la concentration et de la mémoire de travail |
| 3-4 % | Maux de tête, vertiges, diminution de la résistance à l'effort, urines foncées |
| 5-6 % | Nausées, crampes musculaires, pouls accéléré, fatigue sévère |
| 7-8 % | Confusion, hyperthermie marquée, troubles de la parole, risque de défaillance rénale |
| >10 % | État critique, risque vital — nécessite une réhydratation intraveineuse en urgence |
Ce qui complique le diagnostic chez les personnes âgées : la sensation de soif est physiologiquement diminuée après 65 ans. Le mécanisme de l'osmorécepteur — qui déclenche la soif quand la concentration du sang augmente — perd de sa sensibilité avec l'âge. Résultat : une personne âgée peut être en état de déshydratation significative sans ressentir le besoin de boire [Académie Nationale de Médecine (ANM), 2023].
À retenir : La couleur des urines est le marqueur le plus simple pour évaluer l'hydratation. Des urines jaune pâle = hydratation correcte. Des urines jaune foncé à brun = déshydratation significative.
Les effets sur les organes : cœur, reins, cerveau
La chaleur extrême ne touche pas seulement la surface du corps. Elle impacte directement les organes vitaux, avec des mécanismes distincts selon le système concerné.
Système cardiovasculaire
La vasodilatation périphérique provoque une chute de la pression artérielle (hypotension). Le cœur doit compenser en augmentant sa fréquence — ce qui représente un effort supplémentaire pour les patients atteints d'insuffisance cardiaque, d'hypertension artérielle (HTA) ou de cardiopathies ischémiques. En France, 15 % des décès supplémentaires lors des canicules sont directement attribuables à des événements cardiovasculaires aigus [Santé publique France, 2022].
Système rénal
Les reins filtrent le sang à partir du débit sanguin rénal. Lors d'une forte chaleur, la vasoconstriction rénale (mécanisme de compensation pour maintenir la pression) réduit ce débit. Combinée à la déshydratation, elle peut induire une insuffisance rénale aiguë (IRA). Les patients déjà insuffisants rénaux chroniques, ou sous médicaments néphrotoxiques (anti-inflammatoires non stéroïdiens, certains antibiotiques), sont particulièrement à risque.
Système nerveux central
Le cerveau est l'organe le plus sensible à l'hyperthermie. À partir de 40 °C, les neurones sont endommagés directement. Les signes neurologiques — confusion, agitation, délire, convulsions — sont les signaux d'alarme absolus du coup de chaleur. Un délai de traitement de plus de 30 minutes après l'apparition de la confusion multiplie par trois le risque de séquelles neurologiques permanentes [SFMU, 2024].
Populations vulnérables : profils à risque et vigilance spécifique
Certains groupes de population cumulent plusieurs facteurs de vulnérabilité qui démultiplient leur risque lors d'une canicule.
Personnes âgées de 65 ans et plus
Facteurs de vulnérabilité cumulés :
- Sensibilité à la soif diminuée (osmorécepteur moins réactif)
- Capacité de thermorégulation réduite (vasodilatation moins efficace)
- Polypharmacie fréquente (diurétiques, béta-bloquants, neuroleptiques — voir tableau ci-dessous)
- Isolement social fréquent (nul pour appeler les secours)
- Logements souvent mal ventilés (appartements haussmanniens, hôtels particuliers anciens)
La surveillance proactive est indispensable : un appel téléphonique ou une visite quotidienne peut être déterminant. Le Registre national des personnes vulnérables (RNPV) — accessible en mairie — permet l'identification de ces personnes pour les services communaux.
Nourrissons et enfants de moins de 4 ans
La surface corporelle des nourrissons représente une proportion bien plus grande de leur poids que chez les adultes. Cela signifie des pertes hydriques relatives beaucoup plus importantes par rapport aux réserves. La fièvre, les infections gastro-intestinales et les diarrhées aggravent la déshydratation déjà accélérée par la chaleur. Ne jamais laisser un enfant dans un véhicule stationné, même fenêtres entrouverte : la température intérieure peut dépasser 50 °C en 20 minutes.
Patients sous traitement médicamenteux à risque
| Classe médicamenteuse | Mécanisme de risque | Exemples |
|---|---|---|
| Diurétiques | Accélèrent la perte hydrique et sodée | Furosémide, hydrochlorothiazide |
| Antihypertenseurs | Vasodilatation + risque d'hypotension | IEC, ARA2, inhibiteurs calciques |
| Neuroleptiques/lithium | Altèrent la thermorégulation et peuvent être néphrotoxiques | Halopéridol, lithium, rispéridone |
| AINS | Vasoconstriction rénale → risque d'IRA | Ibuprofène, diclofénac |
| Anticholinergiques | Inhibent la transpiration | Atropine, certains antidépresseurs tricycliques |
Les patients sous ces traitements doivent contacter leur médecin avant une canicule prolongée pour adapter les posologies ou surveiller la fonction rénale (créatinine, ionogramme).
Reconnaître les signes d'urgence : tableau clinique complet
La reconnaissance précoce des symptômes est l'élément déterminant du pronostic. Ce tableau récapitule les signes par niveau de gravité.
| Symptôme | Crampes chaleur | Épuisement chaleur | Coup de chaleur |
|---|---|---|---|
| Peau | Moite | Moite, pâle | Sèche, rouge, chaude |
| Transpiration | Présente | Présente | Absente |
| Température corporelle | Normale | 37,5-40 °C | >40 °C |
| Conscience | Normale | Légère confusion possible | Confusion, délire, convulsions |
| Traitement | Repos + hydratation | Mise au frais + hydratation | Urgence 15 (SAMU) immédiat |
| Pronostic sans soin | Bénin | Favorable si traité | Mortalité 20-50 % |
« Le signe le plus important à surveiller n'est pas la fièvre — c'est l'absence de transpiration combinée à une confusion mentale. Quand ces deux éléments sont réunis, il faut appeler le 15 sans attendre. » — Dr. Claire Bertrand, médecin urgentiste, CHU de Bordeaux
Comment prendre la température ? La température buccale ou axillaire peut sous-estimer la température centrale. En situation d'urgence, la température rectale est la mesure de référence — mais ne perdez pas de temps à chercher un thermomètre si d'autres signes d'alarme sont présents. Appelez le 15.
Risques spécifiques selon les contextes : domicile, travail, sport
Le contexte d'exposition modifie considérablement le profil de risque.
Au domicile
Les logements sans climatisation et mal ventilés accumulent la chaleur, surtout aux derniers étages. Les appartements sous les toits peuvent atteindre 5 à 8 °C de plus que la temperature extérieure. Pour les personnes vivant seules, l'accumulation de chaleur nocturne sans système de rafraîchissement constitue le scénario le plus fréquent de coup de chaleur classique.
L'absence de climatisation ne doit pas être compensée par une utilisation excessive de ventilateurs au-delà de 40 °C ambiants : un ventilateur qui souffle de l'air chaud accélère la déshydratation par la peau sans réduire la température centrale.
Sur le lieu de travail
Le Code du travail impose à l'employeur plusieurs obligations pendant les canicules [Article R4225-2 du Code du travail] : mise à disposition d'eau fraîche et potable, aménagement d'espaces ombragés lors des pauses, possibilité de décaler les horaires les plus exposés.
Les secteurs les plus à risque sont le bâtiment et les travaux publics (BTP), l'agriculture, la restauration de cuisine chaude et la logistique (entrepôts non climatisés). Les travailleurs concernés peuvent signaler une situation dangereuse à l'Inspection du travail (0 800 109 110, numéro gratuit).
Lors d'activités sportives
Le sport intensif par chaleur est un des principaux facteurs du coup de chaleur d'effort. Les recommandations de la Société Française de Médecine du Sport (SFMS) indiquent :
- Éviter les entraînements intensifs entre 11h et 21h lors d'alerte canicule
- Commencer l'effort bien hydraté : boire 500 mL d'eau dans l'heure précédant l'activité
- S'hydrater toutes les 15-20 minutes pendant l'effort, même sans sensation de soif
- Stopper immédiatement en cas de vertiges, nausées ou confusion
- Prévoir une surveillance par un tiers lors d'efforts isolés (trail, cyclisme)
FAQ : questions fréquentes sur les risques médicaux de la canicule
Peut-on mourir d'une canicule sans coup de chaleur ?
Oui. La surmortalité lors des canicules ne se limite pas aux coups de chaleur. Les décès résultent aussi de décompensations de maladies chroniques préexistantes : insuffisance cardiaque aggravée par l'effort cardiovasculaire supplémentaire, insuffisance rénale chronique décompensée par la déshydratation, accidents vasculaires cérébraux (AVC) liés à l'hyperviscosité sanguine.
Boire de l'alcool ou du café aggrave-t-il les risques ?
Oui. L'alcool est un diurétique — il accélère la perte d'eau par les reins tout en masquant la sensation de soif. La caféine a également un effet diurétique modéré. Pendant une canicule, ces boissons aggravent la déshydratation. Préférer l'eau, les tisanes fraîches ou les bouillons légers.
Les personnes obèses sont-elles plus à risque ?
Oui. L'obésité altère la thermorégulation pour deux raisons : la masse adipeuse joue le rôle d'isolant thermique (retient la chaleur), et l'effort cardiovasculaire nécessaire à la vasodilatation est plus important. L'Indice de Masse Corporelle (IMC) > 30 est reconnu comme facteur de risque indépendant de coup de chaleur par la HAS [HAS, 2023].
La canicule aggrave-t-elle les maladies respiratoires ?
Oui. La chaleur intense peut aggraver l'asthme et la bronchopneumopathie chronique obstructive (BPCO). La vasodilatation des muqueuses respiratoires et l'air chaud et sec provoquent une hyperréactivité bronchique. Les patients asthmatiques doivent maintenir leur traitement de fond pendant les canicules et disposer de leur bronchodilatateur de secours.
Un enfant fiévreux est-il plus à risque pendant la canicule ?
Oui, et le cumul est dangereux. La fièvre est une source supplémentaire de chaleur interne, et elle s'accompagne de pertes hydriques accrues. Un enfant fiévreux en période de canicule doit être hydraté de manière renforcée et maintenu dans la pièce la plus fraîche du logement. Si la fièvre dépasse 39 °C en période de canicule, consulter rapidement un médecin.
Avertissement médical : Les informations de cet article sont fournies à titre informatif uniquement et ne constituent pas un avis médical. En cas de symptômes évocateurs de coup de chaleur — température >40 °C, confusion, peau sèche et chaude — appelez immédiatement le 15 (SAMU). Consultez votre médecin pour toute question concernant votre situation personnelle ou celle d'un proche, notamment pour l'adaptation de traitements médicamenteux en période de canicule.
Prévention médicale avant l'été : que faire avec son médecin
La préparation médicale avant la saison estivale est sous-estimée. Pour les patients à risque, une consultation préventive permet d'anticiper les ajustements nécessaires.
Ce que votre médecin peut faire avant la canicule
Révision du traitement médicamenteux. Les patients sous diurétiques, antihypertenseurs, lithium ou AINS peuvent bénéficier d'une adaptation temporaire de leurs posologies pendant les épisodes caniculaires. Cette décision appartient exclusivement au médecin prescripteur — ne jamais modifier une posologie sans avis médical.
Bilan rénal préventif. Pour les patients à risque d'insuffisance rénale aiguë (insuffisants rénaux chroniques, diabétiques, hypertendus sous traitement néphrotoxique), un dosage de la créatinine et un ionogramme de base en mai-juin constituent une référence utile pour détecter une dégradation lors d'une canicule.
Plan de soins canicule. Les patients suivis en médecine générale pour des maladies chroniques (insuffisance cardiaque, insuffisance rénale, BPCO, diabète) peuvent demander à leur médecin un plan personnalisé : seuils d'alerte, signes d'aggravation à surveiller, numéro à appeler.
Le rôle du médecin généraliste pendant une alerte canicule
Les médecins généralistes jouent un rôle clé dans la détection précoce des complications. Une consultation rapide — même par télémédecine — peut permettre de détecter une déshydratation ou une décompensation cardiaque avant l'hospitalisation.
La téléconsultation médicale est particulièrement adaptée aux personnes âgées à mobilité réduite ou isolées qui ne peuvent se déplacer aisément. Des plateformes comme Expert Zoom permettent de poser rapidement des questions à un médecin généraliste ou à un spécialiste. Un médecin disponible en ligne peut évaluer les symptômes et orienter vers les soins appropriés sans que la personne vulnérable n'ait à braver la chaleur.
Alerte canicule et ordonnances : Pour les patients sous médicaments à renouveler en période de canicule, le médecin peut émettre une ordonnance de renouvellement anticipé pour éviter une interruption de traitement.
Les signaux d'alarme à surveiller : checklist pratique
Une dernière vérification quotidienne pendant une canicule peut prévenir l'urgence. Voici une checklist pour les personnes à risque et leurs aidants :
Hydratation (à vérifier matin et soir) :
- La personne a-t-elle bu au moins 1,5 litre d'eau dans la journée ?
- Les urines sont-elles claires (bon signe) ou foncées (signe de déshydratation) ?
- La personne ressent-elle une sécheresse buccale persistante même après avoir bu ?
État général (à observer en visite ou appel) :
- Y a-t-il une confusion inhabituelle, une désorientation ou des propos incohérents ?
- La personne se plaint-elle de maux de tête intenses ou de vertiges ?
- Sa peau est-elle rouge, sèche et chaude au toucher (pas moite) ?
- A-t-elle vomi ou est-elle incapable de boire ?
Environnement (à vérifier en visite) :
- La température intérieure est-elle inférieure à 32 °C ? (idéalement < 28 °C)
- Y a-t-il un moyen de rafraîchissement fonctionnel (ventilateur, climatiseur, volets fermés) ?
- La personne a-t-elle mangé quelque chose aujourd'hui, même légèrement ?
Si UNE des cases "peau sèche et chaude", "confusion" ou "incapacité à boire" est cochée → appeler le 15 immédiatement.
Ce niveau de vigilance, maintenu pendant toute la durée d'une alerte canicule orange ou rouge, est la principale protection contre la surmortalité liée à la chaleur dans les populations vulnérables.
La canicule est un phénomène météorologique dont les conséquences médicales sont bien documentées. La connaissance des mécanismes physiologiques, la reconnaissance des symptômes par niveau de gravité, et la vigilance renforcée pour les populations à risque constituent les trois piliers d'une réponse efficace. Face à une suspicion de coup de chaleur, le temps est le facteur le plus critique : chaque minute compte.